9月12日(火)加古川で開催されました「骨粗鬆症&関節リウマチセミナー」に参加しました。
骨粗鬆症の薬物治療に関する最新の話題
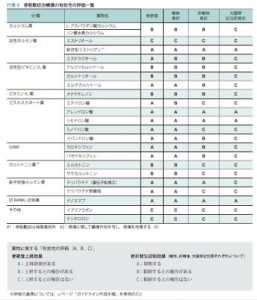
非椎体骨折の評価はしっかりとしたものではなくあてにならない。椎体骨折、大腿骨近位部骨折の予防効果として信頼できるのは上記表のAのみであり、Bは海外ではCにあたるものである。オールAであるのは、アレンドロン酸、リセドロン酸、デノスマブ、ゾレドロン酸の4剤のみである。テリパラチドは大腿骨近位部骨折に関してのデータがないためCである。閉経後女性の骨粗鬆症については、個々の大腿骨近位部骨折のリスク評価をして治療を選択することが勧められているが、日本ではFRAXのカットオフ値が設定されていないためできない。70才以上では、椎体骨折、大腿骨近位部骨折の両方の予防を考えるため、上記の4剤しか適応にならない。70才未満では、椎体骨折の予防を第一に考え、ビスフォスフォネート、SERM、エルデカルシトール、デノスマブ、高リスクであればテリパラチドを選択する。他剤に関しては併用以外では効果期待できない。男性の骨粗鬆症については、日本ではデータはなく、米国でのデータでは、フォルテオ>ゾレドロン酸>リセドロン酸>アレドロン酸の順で効果がある。
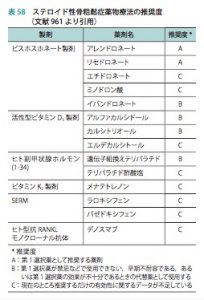
ステロイド性骨粗鬆症のガイドラインでは、ステロイド7.5mg 、3ヶ月以上使用する場合は必ず一次予防が必要である。第一選択薬としては、アレドロン酸、リセドロン酸のみである。ステロイド性骨粗鬆症のデータがあるのがこの2剤である。代替薬として、テリパラチド、イバンドロネート、アルファカルシドール、カルシトリオールがあるが、第一選択としては使用できず、後2者は有効性に乏しい。
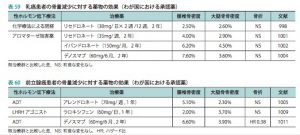
乳癌に対するアロマターゼ阻害薬、前立腺癌に対するホルモン療法においても骨粗鬆症が起こりやすいため一次予防が必要であり、ビスフォスフォネートとデノスマブがあげられるが、データがあるのはデノスマブのみ。薬剤の比較、特にデノスマブとテリパラチドの比較では、椎体骨折では、フォルテオ>プラリア>ゾレドロン酸>アレンドロン酸の順で有効であるが、大腿骨骨折では、フォルテオは4番目となる。フォルテオは海面骨に対する効果が高い。デノスマブは10年間骨密度があがりつづけ、2〜3年ではビスフォスフォネートとあまり差がなくても、長期使用するとデノスマブが優位である。骨吸収抑制剤は、骨吸収を抑制するが、骨形成も抑制する。テリパラチドは、骨形成をあげるが、骨吸収もあげるため、骨吸収が骨形成を上まるのが2年が限界。副作用としてあげられる、顎骨壊死と非定型大腿骨折があるが、新しく開発されているRomisozumabは骨形成をあげ、骨吸収を下げるため、1年で骨密度が著明に上がるが、1年で顎骨壊死も発生する。顎骨壊死は以前考えられていたような機序によるものではないと思われる。ビスフォスフォネートの使用については、リスクとベネフィットを天秤にかけて評価すべき。海外ではあまり顎骨壊死は問題とされておらず、骨折予防効果を高く評価している。歯科の抜歯に関しては、原則は予防休薬を行わずに実施し、抜歯前から抗菌薬を投与し、術後は骨膜を含む口腔粘膜で閉鎖する。オランダでは、この方法で顎骨壊死がほとんどなくなった。デノスマブは原則として休薬は行わず、半減期が1ヶ月であるため、注射後3ヶ月頃に抜歯するようにする。ゾレドロン酸では投与量が非常に多いため、20〜30%で顎骨壊死が発生する。口腔外科で抜歯すると顎骨壊死は10分の1に減少する。神戸大学調査では、ビスフォスフォネートを休薬しても、休薬しなくても顎骨壊死の発生率は変わらない。顎骨壊死の第一の原因は細菌感染であり、開放創にしないことが大切である。骨粗鬆症薬にて治療中に骨折した場合、治療薬が効果がないとは限らない。治療薬による骨折予防効果は50%程度であり、骨折は起こりえる。骨代謝マーカーをみて効果があれば、継続するかさらに強力な薬剤に変更すべきである。骨吸収薬を先に使用している場合は、その後フォルテオを使用しても効果は十分にはでない。フォルテオを使用すると、皮質骨の中に走る穴を大きくしてしまい、強度が低下して骨折しやすくなる。フォルテオは使用には注意が必要であり、高齢者に使用すると大腿骨頸部骨折のリスクをあげる可能性がある。大腿骨近位部骨折の予防としての第一選択薬はデノスマブである。デノスマブ使用後に、テリパラチドを使用すると骨密度だけでなく、骨強度も低下している。保健適応はないが、併用するのがよい。デノスマブが関節リウマチの骨びらん進行抑制に適応が追加となった騰、MTX等を使用しても骨びらんの進行がある症例が対象である。骨吸収抑制薬である、ゾレドロン酸や経口ビスフォスフォネートは効果認めなかった。骨粗鬆症においても、T2Tの考えに基づいてゴールを設定して治療方針を決定しないといけない。治療にて骨折リスクを上回る治療効果が出た場合には休薬を検討することができるが、ビスフォスフォネート以外の薬剤は、中止するとすぐに効果がなくなってしまうため休薬を検討するのはビスフォスフォネートのみである。デノスマブを急に中止すると、強力な骨吸収抑制がとれてオーバーシュートしてしまうため、急に中止するのはよくない。経口ビスフォスフォネート製剤をしばらく使用するのがいい?ビスフォスフォネートは中止してもしばらく骨にとどまっているため、すぐに骨折が増えることはないと思われていたが、中止後6ヶ月以内に骨折が増加するため、休薬については注意が必要。